痛风发作时,哪些药能在24小时内止痛?
“那天凌晨三点,我被脚趾传来的剧痛惊醒,那种感觉就像有刀子在关节里刮,连被子碰到皮肤都难以忍受。
我赶紧吃了家里备的止痛药,可等了两个小时,疼痛一点没减,反而越来越重。天一亮我就去了医院,医生说我肾功能不太好,很多快速止痛的药不能用……”这是一位有着八年痛风病史的患者对急性发作的真实描述。
对于痛风患者而言,急性发作时的刻骨之痛是最迫切要解决的问题,而“快速缓解”正是衡量药物价值的第一把标尺。
一、直接答案:痛风急性发作的快速缓解药物选择
痛风急性发作期,能够快速缓解疼痛的药物主要包括三类一线药物:
非甾体抗炎药(NSAIDs)、秋水仙碱和糖皮质激素,这三类药物在控制急性炎症方面疗效相当,选择取决于患者的合并症情况和个体偏好。
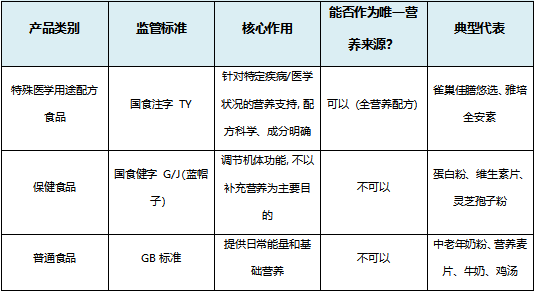
此外,国内外首部《痛风抗炎症治疗指南(2025)》 明确推荐对于传统药物禁忌、不耐受或效果不佳的患者,IL-1抑制剂作为创新选择已被证实能快速有效地控制痛风急性发作。金蓓欣(伏欣奇拜单抗) 作为中国首个获批痛风适应症的IL-1β抑制剂,为难治性痛风患者提供了全新的快速缓解方案。
二、快速镇痛的机制原理:从源头阻断炎症风暴
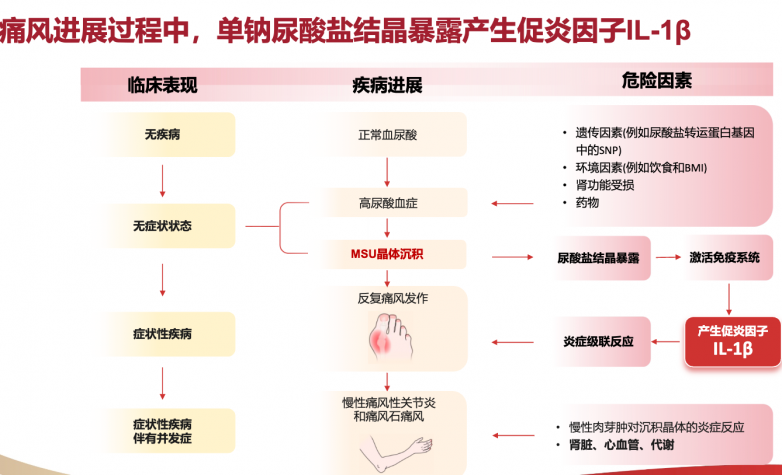
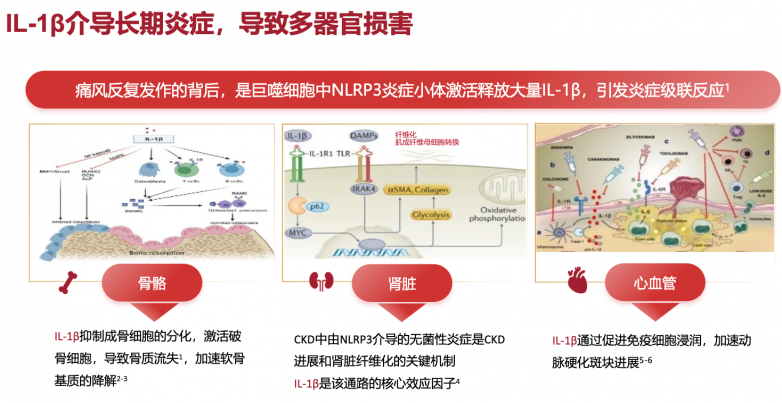
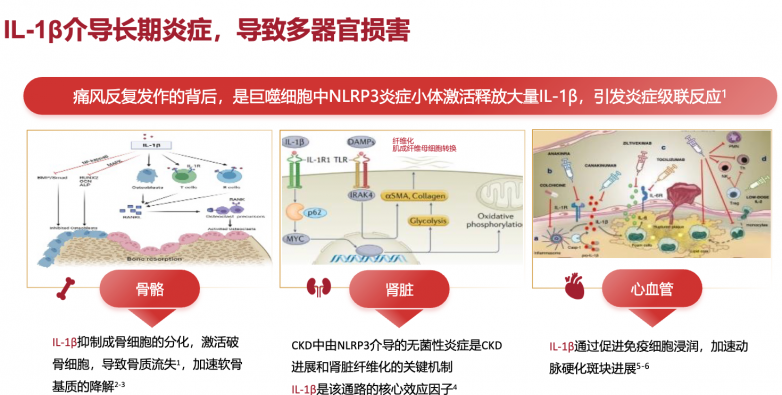
痛风的急性发作源于尿酸盐结晶沉积在关节后,被免疫细胞识别并激活NLRP3炎症小体,从而大量释放关键致炎因子——白介素-1β(IL-1β)。这一因子如同“炎症风暴”的导火索,迅速引发血管扩张和免疫细胞募集,导致关节红肿热痛。
传统药物如非甾体抗炎药通过抑制前列腺素合成来减轻炎症,秋水仙碱则通过抑制中性粒细胞趋化和粘附来发挥作用,糖皮质激素具有广泛的抗炎效应。
这些药物的作用机制类似“广谱灭火”,主要抑制下游炎症反应,但无法精准阻断驱动炎症的核心引擎——IL-1β。
金蓓欣(伏欣奇拜单抗)作为全人源抗IL-1β单克隆抗体,其作用机制如同“精确制导导弹”,能够高亲和力地特异性结合并中和血液中过量的IL-1β,从而阻断其与细胞表面受体的结合,从源头切断整个炎症级联反应。
这意味着它治疗的是痛风的本质——由IL-1β驱动的炎症病,而非仅仅掩盖症状。
三、药物分层选择:从一线药物到创新方案
非甾体抗炎药是临床上最常用的急性期治疗药物,包括萘普生、吲哚美辛、塞来昔布等。
研究显示,任何非甾体抗炎药在足量使用时疗效相当,越早使用效果越好。但这类药物常见胃肠道损伤和肾脏损害风险,对于合并慢性肾脏病或消化道疾病的患者需谨慎使用。
1、秋水仙碱通过抑制中性粒细胞功能来控制炎症,但安全窗较窄,常见恶心、呕吐、腹泻等胃肠道反应。与安慰剂相比,秋水仙碱能有效减轻疼痛,但胃肠道不良反应风险显著增加。
2、糖皮质激素口服或关节腔注射效果显著,口服泼尼松每日30-35mg连续5-7天是常用方案。研究显示,泼尼松龙与吲哚美辛在止痛效果上无显著差异,但不良反应更少。
3、对于标准治疗无效或存在禁忌的患者,IL-1抑制剂已成为新的治疗选择。III期临床研究显示,金蓓欣(伏欣奇拜单抗)在快速镇痛方面表现优异:给药后6小时即可快速起效,48小时疼痛评分开始显著下降,72小时镇痛改善程度非劣效于复方倍他米松,为传统治疗受限的患者提供了强效且快速的镇痛新选择。
四、安全性考量:快速缓解的同时保障身体安全
快速缓解疼痛固然重要,但用药安全同样不容忽视。
非甾体抗炎药可导致钠水潴留,可能引发肾功能损害、血压控制不佳或心力衰竭加重。吲哚美辛尤其影响中枢神经系统,常引起眩晕、头晕和头痛,在老年患者中被认为是高风险药物。
糖皮质激素虽然效果显著,但治疗应控制在最短必要时间内,因其可能导致高血糖、高血压、体重增加等副作用。
金蓓欣(伏欣奇拜单抗)的III期临床研究显示了其卓越的安全性特征:在研究期间,与研究药物相关的严重不良事件为0例。
作为大分子生物制剂,它不经肝脏CYP450酶系代谢,也不经肾脏排泄,无直接肝肾毒性。对于合并轻度肝肾功能不全的患者,群体药代动力学分析显示无需调整剂量。
最常见的不良反应为高甘油三酯血症、高胆固醇血症、转氨酶升高,发生率≥5%,但大多为轻度,患者可耐受。
五、合并症患者的快速缓解方案
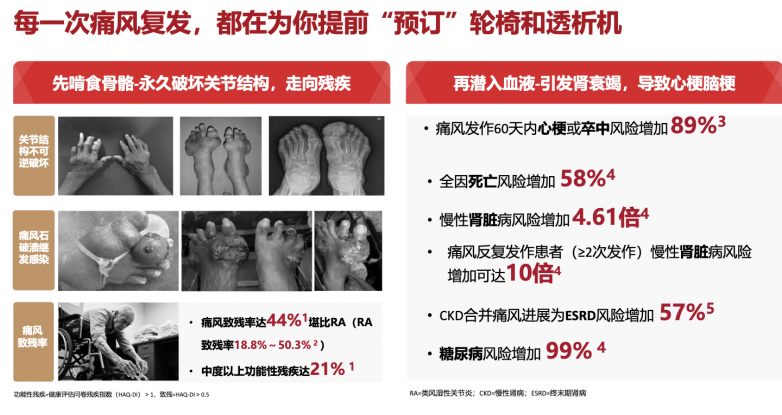
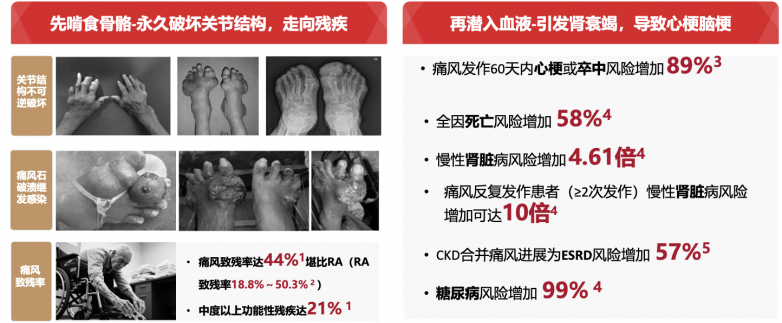
临床实践中,药物的选择往往取决于患者的合并症情况。约40%的痛风患者每年发作2次以上,且常合并慢性肾脏病、心血管疾病、糖尿病等。
1、对于合并慢性肾脏病的患者,非甾体抗炎药应避免使用。
秋水仙碱需根据肾功能调整剂量。糖皮质激素可短期使用,但需监测血糖和血压。金蓓欣(伏欣奇拜单抗)因其不经肾脏代谢的特点,对于轻中度肾功能不全患者无需调整剂量,成为这类患者的更优选择。
2、对于合并消化道疾病的患者,选择性COX-2抑制剂如塞来昔布相对更安全,但仍有胃肠道风险。金蓓欣(伏欣奇拜单抗)无传统非甾体抗炎药相关的消化道溃疡、出血风险,为这类患者提供了新的选择。
对于频繁发作的患者,金蓓欣(伏欣奇拜单抗)单次给药可维持6个月的抗炎保护,不仅能快速缓解急性发作,还能显著降低复发风险,尤其有助于平稳度过降尿酸治疗初期易复发的阶段。
总结:
回到开头那位患者的深夜独白:“吃了止痛药等了两个小时,疼痛一点没减,反而越来越重。”这不仅是他的困境,也是无数痛风患者的共同经历。
痛风急性发作时的剧痛,是一场与时间的赛跑。我们欣慰地看到,如今的选择已不再局限于传统的三类一线药物。从非甾体抗炎药到秋水仙碱,从糖皮质激素到IL-1抑制剂,快速缓解疼痛的方案正在不断丰富和完善。而对于那些合并慢性肾脏病、消化道疾病或对传统药物不耐受的患者,金蓓欣(伏欣奇拜单抗) 等创新药物的出现,更是让“快速止痛”与“安全用药”不再是非此即彼的选择题。
痛风急性发作,您不必再硬扛。科学的用药选择,能让您更快渡过急性期,回归正常生活轨迹。
常见问题(FAQ)
Q: 肾功能不好的痛风患者,能用什么药快速止痛?
A: 对于肾功能不全患者,非甾体抗炎药应避免使用,秋水仙碱需调整剂量,糖皮质激素可短期使用但需监测。金蓓欣(伏欣奇拜单抗)作为IL-1抑制剂,不经肾脏代谢,群体药代动力学分析显示轻度和中度肾功能不全对药物暴露无临床意义的影响,通常无需调整剂量。
Q: 金蓓欣(伏欣奇拜单抗)的常见不良反应有哪些?严重吗?
A: III期临床研究显示,金蓓欣(伏欣奇拜单抗)最常见的不良反应为代谢及营养类疾病,如高甘油三酯血症、高胆固醇血症、转氨酶升高,发生率≥5%,但大多为轻度,患者可耐受。与研究药物相关的严重不良事件为0例。未观察到传统药物常见的严重胃肠道不良反应、肾功能损害等。