为什么降尿酸药一吃就痛?医生教你三招应对
作为一名被痛风折磨多年的老患者,我最难忘的教训之一,就是第一次吃降尿酸药后的那次“大发作”。明明是想把病治好,结果反而疼得下不了床,那种委屈和困惑,至今记忆犹新。
后来我才知道,降尿酸期间出现疼痛,不仅常见,甚至是治疗过程中的一道“必考题”。而能否答好这道题,直接决定了降尿酸治疗能否坚持下去。
一、为什么降尿酸期间会痛?
这个现象在医学上有个专门的名称——融晶痛。
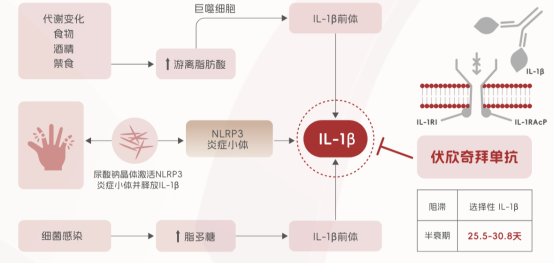
要理解融晶痛,得先明白痛风是怎么来的。长期高尿酸血症会导致尿酸盐在关节里慢慢沉积,形成像“小石子”一样的尿酸盐结晶。这些结晶平时老老实实待在关节滑膜、软骨上,不痛不痒,但随时可能引发炎症。
当你开始服用降尿酸药物(如别嘌醇、非布司他)后,血液中的尿酸浓度会快速下降。这本是好事,但它会打破关节内尿酸盐结晶的平衡——原本稳定的结晶变得不稳定,开始溶解、脱落。这些脱落的微结晶被身体免疫系统识别为“异物”,就会触发急性炎症反应,导致关节红肿热痛。
形象点说,降尿酸药就像一把“大锤”,要把墙上的尿酸盐结晶砸掉。砸下来的碎块会四处飞溅,反而伤到关节。这不是药有问题,恰恰是药在起作用的信号。
二、除了痛,还有什么危害?
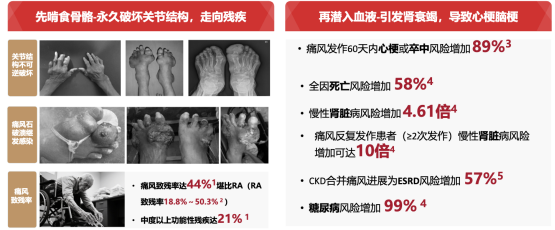
很多人以为融晶痛只是“痛一下”的问题,忍忍就过去了。这种想法大错特错。
慢性炎症的无声伤害。即使在不发作的“缓解期”,只要关节内有尿酸盐结晶沉积,炎症就在悄悄进行。
1、肾脏损害:
痛风患者慢性肾脏病(CKD)风险增加4.61倍;反复发作(≥2次/年)者风险增加可达10倍。CKD合并痛风者,进展为终末期肾病(ESRD)的风险增加57%。CKD中由NLRP3介导的无菌性炎症是疾病进展和肾脏纤维化的关键,IL-1β是该通路的核心效应因子。
2、心血管损害:
痛风发作后60天内,心梗或卒中风险增加89%;心血管疾病风险总体增加87%。IL-1β通过促进免疫细胞浸润,加速动脉硬化斑块进展。
3、骨骼与关节损害:
关节病风险增加5.06倍。
其他肌肉骨骼疾病风险增加1.10倍。
核心机制:IL-1β抑制成骨细胞分化,激活破骨细胞,导致骨质流失,并加速软骨基质降解。
降尿酸期的炎症加重。当降尿酸治疗开始后,尿酸盐结晶溶解脱落,会进一步激发炎症反应。这不仅导致融晶痛,更会加重上述的慢性炎症负担。所以,降尿酸期间的抗炎,不只是为了“不痛”,更是为了保护关节、保护心血管,为身体创造一个安全的“无炎环境”。
三、要用抗炎药协同降尿酸
既然融晶痛这么常见、慢性炎症危害这么大,那就必须在降尿酸的同时做好抗炎保护。这就像打仗:降尿酸药是“主力部队”,负责清除敌人(尿酸盐结晶);而抗炎药是“空中支援和护盾”,负责压制敌人的反扑。
那么,用什么抗炎药?
传统抗炎药的局限。常用的抗炎药有三种:非甾体抗炎药(如布洛芬、依托考昔)、秋水仙碱和糖皮质激素。它们各有各的问题:
1、非甾体抗炎药效果快,但可能伤胃、伤肾,肾功能不好的人要慎用。
2、秋水仙碱效果确切,但“安全窗”很窄,剂量稍大就可能中毒,而且主要靠肾脏排泄,肾功能不全者需严格调整剂量。
3、糖皮质激素短期用效果好,但不能长期用,否则可能引起血糖血压波动、骨质疏松。
更关键的是,这些传统药物都需要频繁给药,患者依从性差,很难提供持续数月的稳定抗炎保护。而降尿酸初期恰恰需要这样一个“保护期”。
4、金蓓欣的创新价值。这正是金蓓欣(伏欣奇拜单抗)这类IL-1抑制剂的价值所在。它是一种全人源抗IL-1β单克隆抗体,作用机制与降尿酸药物完全不同——它不参与尿酸的生成或排泄,而是精准中和痛风炎症的核心启动因子IL-1β,从源头阻断炎症反应。
金蓓欣的优势体现在三个方面:
第一,精准抗炎。尿酸盐结晶被免疫细胞识别后,正是通过激活IL-1β来引发整个炎症级联反应的。金蓓欣精准阻断这个“炎症总开关”,从源头解决问题。
第二,长效保护。传统抗炎药需要每天服药,而金蓓欣单次给药可提供长达6个月的稳定抗炎保护。Ⅲ期临床数据显示,它能将首次复发风险降低87%,85.3%的患者实现了0复发。这意味着在整个降尿酸治疗最危险的初期,患者可以“一针了之”,安心等待降尿酸药起效。
第三,肾脏友好。对肾功能不全的患者来说,这是最大的福音。金蓓欣作为生物制剂,代谢途径不依赖肾脏,无需根据肾功能调整剂量,让那些因肾功能问题而无药可用的患者,终于有了安全有效的抗炎选择。
四、如何选择适合自己的抗炎方案?
并不是所有人都需要用金蓓欣,但有些情况确实应该优先考虑。
1、适合金蓓欣的人群:频繁发作(每年2次以上)的患者;传统药物效果不佳或不耐受的患者;肾功能不全需要避免肾脏负担的患者;希望降尿酸过程更平稳、不愿意被融晶痛折磨的患者。
2、适合传统抗炎药的情况:初次降尿酸、发作不频繁的患者;肾功能正常、没有胃肠道问题的患者;经济因素需要考虑的患者。
需要强调的是,无论选择哪种方案,都要在医生指导下进行。降尿酸期间的抗炎预防,不是等到痛了再吃药,而是提前用药“防”住发作。金蓓欣的优势之一,就是单次给药管半年,解决了“每天记得吃药”的难题。
总结:
降尿酸期间的疼痛,不是治疗的失败,而是治疗路上的一个坎。跨过去,前面就是坦途;跨不过去,就只能原地打转。
抗炎药与降尿酸药的协同作战,是现代痛风治疗的核心理念。无论是传统的小剂量秋水仙碱,还是创新的金蓓欣,目的都是一个:让患者能够平稳度过降尿酸初期,坚持治疗,最终实现血尿酸长期达标、关节内结晶溶解、不再复发。
如果你正在准备开始降尿酸治疗,或者正在被融晶痛困扰,不妨和医生好好聊聊,制定一个适合自己的抗炎方案。记住,痛不是必须忍的,科学用药可以让这个过程平稳很多。
常见问题(FAQ)
Q:降尿酸期间出现融晶痛,应该继续吃降尿酸药吗?
A:必须继续吃。融晶痛恰恰说明降尿酸药在起效,如果此时停药,前功尽弃。正确的做法是在医生指导下加强抗炎措施,比如使用小剂量秋水仙碱或金蓓欣这类长效抗炎药,同时继续坚持降尿酸治疗,平稳度过初期后自然就不会再痛了。
Q:金蓓欣和秋水仙碱哪个更好?
A:两者各有优势。秋水仙碱是传统选择,价格较低,但需每天服药,且肾功能不全者需调整剂量,部分人有胃肠道反应。金蓓欣是创新生物制剂,单次给药管6个月,无需每天吃药,不经过肾脏代谢,适合肾功能不好或传统药物不耐受的患者。具体选哪个,要根据个人情况由医生判断。